Laporan Pendahuluan Askep Leukemia Limfoblastik Akut (LLA) atau Akut Limfoblastik Leukemia (ALL)
- PENGERTIAN
Leukemia adalah keganasan organ pembuat darah, sehingga sumsum tulang didominasi oleh limfoblas yang abnormal. Leukemia limfoblastik akut adalah keganasan yang sering ditemukan pada masa anak-anak (25-30% dari seluruh keganasan pada anak), anak laki lebih sering ditemukan dari pada anak perempuan, dan terbanyak pada anak usia 3-4 tahun. Faktor risiko terjadi leukimia adalah faktor kelainan kromosom, bahan kimia, radiasi faktor hormonal,infeksi virus (Ribera, 2009).
Leukemia Limfoblastik Akut (LLA) adalah suatu keganasan pada sel-sel prekursor limfoid, yakni sel darah yang nantinya akan berdiferensiasi menjadi limfosit T dan limfosit B. LLA ini banyak terjadi pada anak-anak yakni 75%, sedangkan sisanya terjadi pada orang dewasa. Lebih dari 80% dari kasus LLA adalah terjadinya keganasan pada sel T, dan sisanya adalah keganasan pada sel B. Insidennya 1 : 60.000 orang/tahun dan didominasi oleh anak-anak usia < 15 tahun, dengan insiden tertinggi pada usia 3-5 tahun (Landier dkk, 2004) - KLASIFIKASI
- Leukemia secara umum
Secara sederhana leukemia dapat diklasifikasikan berdasarkan maturasi sel dan tipe sel asal yaitu :
- Leukemia Akut
Leukemia akut adalah keganasan primer sumsum tulang yang berakibat terdesaknya komponen darah normal oleh komponen darah abnormal (blastosit) yang disertai dengan penyebaran ke organ-organ lain. Leukemia akut memiliki perjalanan klinis yang cepat, tanpa pengobatan penderita akan meninggal rata-rata dalam 4-6 bulan.
- Leukemia Limfositik Akut (LLA)
LLA merupakan jenis leukemia dengan karakteristik adanya proliferasi dan akumulasi sel-sel patologis dari sistem limfopoetik yang mengakibatkan organomegali (pembesaran alat-alat dalam) dan kegagalan organ.
LLA lebih sering ditemukan pada anak-anak (82%) daripada umur dewasa (18%). Insiden LLA akan mencapai puncaknya pada umur 3-7 tahun. Tanpa pengobatan sebagian anak-anak akan hidup 2-3 bulan setelah terdiagnosis terutama diakibatkan oleh kegagalan dari sumsum tulang. (gambar 1. hapusan sumsum tulang dengan pewarnaan giemsa perbesaran 1000x). - Leukemia Mielositik Akut (LMA)
LMA merupakan leukemia yang mengenai sel stem hematopoetik yang akan berdiferensiasi ke semua sel mieloid. LMA merupakan leukemia nonlimfositik yang paling sering terjadi. LMA atau Leukemia Nonlimfositik Akut (LNLA) lebih sering ditemukan pada orang dewasa (85%) dibandingkan anak-anak (15%). Permulaannya mendadak dan progresif dalam masa 1 sampai 3 bulan dengan durasi gejala yang singkat. Jika tidak diobati, LNLA fatal dalam 3 sampai 6 bulan. (gambar 2. hapusan sumsum tulang dengan pewarnaan giemsa perbesaran 1000x).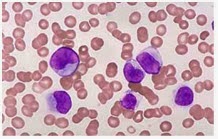
Leukemia Mielositik Akut (LMA)

Leukemia Limfositik Akut (LLA)
- Leukemia Limfositik Akut (LLA)
- Leukemia Kronik
Leukemia kronik merupakan suatu penyakit yang ditandai proliferasi neoplastik dari salah satu sel yang berlangsung atau terjadi karena keganasan hematologi.
- Leukemia Limfositik Kronis (LLK)
LLK adalah suatu keganasan klonal limfosit B (jarang pada limfosit T). Perjalanan penyakit ini biasanya perlahan, dengan akumulasi progresif yang berjalan lambat dari limfosit kecil yang berumur panjang.
LLK cenderung dikenal sebagai kelainan ringan yang menyerang individu yang berusia 50 sampai 70 tahun dengan perbandingan 2:1 untuk laki-laki. (gambar 3. a dan b. hapusan sumsum tulang dengan pewarnaan giemsa perbesaran 1000x).
Leukemia Limfositik Kronis (LLK) - Leukemia Granulositik/Mielositik Kronik (LGK/LMK)
LGK/LMK adalah gangguan mieloproliferatif yang ditandai dengan produksi berlebihan sel mieloid (seri granulosit) yang relatif matang. LGK/LMK mencakup 20% leukemia dan paling sering dijumpai pada orang dewasa usia pertengahan (40-50 tahun). Abnormalitas genetik yang dinamakan kromosom philadelphia ditemukan pada 90-95% penderita LGK/LMK.
Sebagian besar penderita LGK/LMK akan meninggal setelah memasuki fase akhir yang disebut fase krisis blastik yaitu produksi berlebihan sel muda leukosit, biasanya berupa mieloblas/promielosit, disertai produksi neutrofil, trombosit dan sel darah merah yang amat kurang. (gambar 4. hapusan sumsum tulang dengan pewarnaan giemsa a. perbesaran 200x, b. perbesaran 1000x).
Leukemia Granulositik/Mielositik Kronik (LGK/LMK)
- Leukemia Limfositik Kronis (LLK)
- Leukemia Akut
- Leukemia Limfoblastik Akut (LLA)
FAB (French-American-British) dibuat klasifikasi LLA berdasarkan morfologik untuk lebih memudahkan pemakaiannya dalam klinik, antara lain sebagai berikut:
- L-1 terdiri dari sel-sel limfoblas kecil serupa dengan kromatin homogen, nucleus umumnya tidak tampak dan sitoplasma sempit
- L-2 pada jenis ini sel limfoblas lebih besar tapi ukurannya bervariasi, kromatin lebih besar dengan satu atau lebih anak int
- L-3 terdiri dari sel limfoblas besar, homogeny dengan kromatin berbecak, banyak ditemukan anak inti serta sitoplasma yang basofilik dan bervakuolisasi
- Leukemia secara umum
- ETIOLOGI
Penyebab yang pasti belum diketahui, akan tetapi terdapat faktor predisposisi yang menyebabkan terjadinya leukemia yaitu :
- Genetik
- keturunan
- Adanya Penyimpangan Kromosom
Insidensi leukemia meningkat pada penderita kelainan kongenital, diantaranya pada sindroma Down, sindroma Bloom, Fanconi’s Anemia, sindroma Wiskott-Aldrich, sindroma Ellis van Creveld, sindroma Kleinfelter, D-Trisomy sindrome, sindroma von Reckinghausen, dan neurofibromatosis. Kelainan-kelainan kongenital ini dikaitkan erat dengan adanya perubahan informasi gen, misal pada kromosom 21 atau C-group Trisomy, atau pola kromosom yang tidak stabil, seperti pada aneuploidy. - Saudara kandung
Dilaporkan adanya resiko leukemia akut yang tinggi pada kembar identik dimana kasus-kasus leukemia akut terjadi pada tahun pertama kelahiran. Hal ini berlaku juga pada keluarga dengan insidensi leukemia yang sangat tinggi
- Adanya Penyimpangan Kromosom
- Faktor Lingkungan
Beberapa faktor lingkungan di ketahui dapat menyebabkan kerusakan kromosom dapatan, misal : radiasi, bahan kimia, dan obat-obatan yang dihubungkan dengan insiden yang meningkat pada leukemia akut, khususnya ALL ,
- keturunan
- Virus
Dalam banyak percobaan telah didapatkan fakta bahwa RNA virus menyebabkan leukemia pada hewan termasuk primata. Penelitian pada manusia menemukan adanya RNA dependent DNA polimerase pada sel-sel leukemia tapi tidak ditemukan pada sel-sel normal dan enzim ini berasal dari virus tipe C yang merupakan virus RNA yang menyebabkan leukemia pada hewan. (Wiernik, 1985). Salah satu virus yang terbukti dapat menyebabkan leukemia pada manusia adalah Human T-Cell Leukemia . Jenis leukemia yang ditimbulkan adalah Acute T- Cell Leukemia. - Bahan Kimia dan Obat-obatan
- Bahan Kimia
Paparan kromis dari bahan kimia (misal : benzen) dihubungkan dengan peningkatan insidensi leukemia akut, misal pada tukang sepatu yang sering terpapar benzen. Selain benzen beberapa bahan lain dihubungkan dengan resiko tinggi dari AML, antara lain : produk – produk minyak, cat , ethylene oxide, herbisida, pestisida, dan ladang elektromagnetik - Obat-obatan
Obat-obatan anti neoplastik (misal : alkilator dan inhibitor topoisomere II) dapat mengakibatkan penyimpangan kromosom yang menyebabkan AML. Kloramfenikol, fenilbutazon, dan methoxypsoralen dilaporkan menyebabkan kegagalan sumsum tulang yang lambat laun menjadi AML
- Bahan Kimia
- Radiasi
Hubungan yang erat antara radiasi dan leukemia (ANLL) ditemukan pada pasien-pasien anxylosing spondilitis yang mendapat terapi radiasi, dan pada kasus lain seperti peningkatan insidensi leukemia pada penduduk Jepang yang selamat dari ledakan bom atom. Peningkatan resiko leukemia ditemui juga pada pasien yang mendapat terapi radiasi misal : pembesaran thymic, para pekerja yang terekspos radiasi dan para radiologis . - Leukemia Sekunder
Leukemia yang terjadi setelah perawatan atas penyakit malignansi lain disebut Secondary Acute Leukemia ( SAL ) atau treatment related leukemia. Termasuk diantaranya penyakit Hodgin, limphoma, myeloma, dan kanker payudara. Hal ini disebabkan karena obat-obatan yang digunakan termasuk golongan imunosupresif selain menyebabkan dapat menyebabkan kerusakan DNA .
- Genetik
- MORFOLOGI DAN FUNGSI NORMAL SEL DARAH PUTIH
Leukosit merupakan unit yang aktif dari sistem pertahanan tubuh23, yaitu berfungsi melawan infeksi dan penyakit lainnya. Batas normal jumlah sel darah putih berkisar dari 4.000 sampai 10.000/mm. Berdasarkan jenis granula dalam sitoplasma dan bentuk intinya, sel darah putih digolongkan menjadi 2 yaitu : granulosit (leukosit polimorfonuklear) dan agranulosit (leukosit mononuklear).
- Granulosit
Granulosit merupakan leukosit yang memiliki granula sitoplasma. Berdasarkan warna granula sitoplasma saat dilakukan pewarnaan terdapat 3 jenis granulosit yaitu neutrofil, eosinofil, dan basofil.
- Neutrofil
Neutrofil adalah garis pertahanan pertama tubuh terhadap invasi oleh bakteri, sangat fagositik dan sangat aktif. Sel-sel ini sampai di jaringan terinfeksi untuk menyerang dan menghancurkan bakteri, virus atau agen penyebab infeksi lainnya.
Neutrofil mempunyai inti sel yang berangkai dan kadang-kadang seperti terpisah- pisah, protoplasmanya banyak bintik-bintik halus (granula). Granula neutrofil mempunyai afinitas sedikit terhadap zat warna basa dan memberi warna biru atau merah muda pucat yang dikelilingi oleh sitoplasma yang berwarna merah muda.
Neutrofil merupakan leukosit granular yang paling banyak, mencapai 60% dari jumlah sel darah putih. Neutrofil merupakan sel berumur pendek dengan waktu paruh dalam darah 6-7 jam dan jangka hidup antara 1-4 hari dalam jaringan ikat, setelah itu neutrofil mati. - Eosinofil
Eosinofil merupakan fagositik yang lemah. Jumlahnya akan meningkat saat terjadi alergi atau penyakit parasit. Eosinofil memiliki granula sitoplasma yang kasar dan besar. Sel granulanya berwarna merah sampai merah jingga.
Eosinofil memasuki darah dari sumsum tulang dan beredar hanya 6-10 jam sebelum bermigrasi ke dalam jaringan ikat, tempat eosinofil menghabiskan sisa 8-12 hari dari jangka hidupnya. Dalam darah normal, eosinofil jauh lebih sedikit dari neutrofil, hanya 2-4% dari jumlah sel darah putih. - Basofil
Basofil adalah jenis leukosit yang paling sedikit jumlahnya yaitu kurang dari 1% dari jumlah sel darah putih. Basofil memiliki sejumlah granula sitoplasma yang bentuknya tidak beraturan dan berwarna keunguan sampai hitam.
Basofil memiliki fungsi menyerupai sel mast, mengandung histamin untuk meningkatkan aliran darah ke jaringan yang cedera dan heparin untuk membantu mencegah pembekuan darah intravaskular.
- Neutrofil
- Limfosit
Limfosit adalah golongan leukosit kedua terbanyak setelah neutrofil, berkisar 20-35% dari sel darah putih, memiliki fungsi dalam reaksi imunitas. Limfosit memiliki inti yang bulat atau oval yang dikelilingi oleh pinggiran sitoplasma yang sempit berwarna biru. Terdapat dua jenis limfosit yaitu limfosit T dan limfosit B. Limfosit T bergantung timus, berumur panjang, dibentuk dalam timus. Limfosit B tidak bergantung timus, tersebar dalam folikel-folikel kelenjar getah bening. Limfosit T bertanggung jawab atas respons kekebalan selular melalui pembentukan sel yang reaktif antigen sedangkan limfosit B, jika dirangsang dengan semestinya, berdiferesiansi menjadi sel-sel plasma yang menghasilkan imunoglobulin, sel-sel ini bertanggung jawab atas respons kekebalan hormonal. - Monosit
Monosit merupakan leukosit terbesar. Monosit mencapai 3-8% dari sel darah putih, memiliki waktu paruh 12-100 jam di dalam darah. Intinya terlipat atau berlekuk dan terlihat berlobus, protoplasmanya melebar, warna biru keabuan yang mempunyai bintik-bintik sedikit kemerahan.
Monosit memiliki fungsi fagositik dan sangat aktif, membuang sel-sel cedera dan mati, fragmen-fragmen sel, dan mikroorganisme. - Agranulosit
Agranulosit merupakan leukosit tanpa granula sitoplasma. Agranulosit terdiri dari limfosit dan monosit.

granulosit dan agranulosit
- Granulosit
- PATOFISIOLOGI
Komponen sel darah terdiri atas eritrosit atau sel darah merah (RBC) dan leukosit atau sel darah putih (WBC) serta trombosit atau platelet. Seluruh sel darah normal diperoleh dari sel batang tunggal yang terdapat pada seluruh sumsum tulang. Sel batang dapat dibagi ke dalam lymphpoid dan sel batang darah (myeloid), dimana pada kebalikannya menjadi cikal bakal sel yang terbagi sepanjang jalur tunggal khusus. Proses ini dikenal sebagai hematopoiesis dan terjadi di dalam sumsum tulang tengkorak, tulang belakang., panggul, tulang dada, dan pada proximal epifisis pada tulang-tulang yang panjang.
ALL meningkat dari sel batang lymphoid tungal dengan kematangan lemah dan pengumpulan sel-sel penyebab kerusakan di dalam sumsum tulang. Biasanya dijumpai tingkat pengembangan lymphoid yang berbeda dalam sumsum tulang mulai dari yang sangat mentah hingga hampir menjadi sel normal. Derajat kementahannya merupakan petunjuk untuk menentukan/meramalkan kelanjutannya. Pada pemeriksaan darah tepi ditemukan sel muda limfoblas dan biasanya ada leukositosis, kadang-kadang leukopenia (25%). Jumlah leukosit neutrofil seringkali rendah, demikian pula kadar hemoglobin dan trombosit. Hasil pemeriksaan sumsum tulang biasanya menunjukkan sel-sel blas yang dominan. Pematangan limfosit B dimulai dari sel stem pluripoten, kemudian sel stem limfoid, pre pre-B, early B, sel B intermedia, sel B matang, sel plasmasitoid dan sel plasma. Limfosit T juga berasal dari sel stem pluripoten, berkembang menjadi sel stem limfoid, sel timosit imatur, cimmom thymosit, timosit matur, dan menjadi sel limfosit T helper dan limfosit T supresor.
Peningkatan prosuksi leukosit juga melibatkan tempat-tempat ekstramedular sehingga anak-anak menderita pembesaran kelenjar limfe dan hepatosplenomegali. Sakit tulang juga sering dijumpai. Juga timbul serangan pada susunan saraf pusat, yaitu sakit kepala, muntah-muntah, “seizures” dan gangguan penglihatan.
Sel kanker menghasilkan leukosit yang imatur / abnormal dalam jumlah yang berlebihan. Leukosit imatur ini menyusup ke berbagai organ, termasuk sumsum tulang dan menggantikan unsur-unsur sel yang normal. Limfosit imatur berproliferasi dalam sumsum tulang dan jaringan perifer sehingga mengganggu perkembangan sel normal. Hal ini menyebabkan haemopoesis normal terhambat, akibatnya terjadi penurunan jumlah leucosit, sel darah merah dan trombosit. Infiltrasi sel kanker ke berbagai organ menyebabkan pembersaran hati, limpa, limfodenopati, sakit kepala, muntah, dan nyeri tulang serta persendian. Penurunan jumlah eritrosit menimbulkan anemia, penurunan jumlah trombosit mempermudah terjadinya perdarahan (echimosis, perdarahan gusi, epistaksis dll.). Adanya sel kanker juga mempengaruhi sistem retikuloendotelial yang dapat menyebabkan gangguan sistem pertahanan tubuh, sehingga mudah mengalami infeksi. Adanya sel kaker juga mengganggu metabolisme sehingga sel kekurangan makanan. (Ngastiyah, 1997; Smeltzer & Bare, 2002; Suriadi dan Rita Yuliani, 2001, Betz & Sowden, 2002).
PATHWAY - MANIFESTASI KLINIS
leukemia limfositik akut menyerupai leukemia granulositik akut dengan tanda dan gejala dikaitkan dengan penekanan unsur sumsum tulang normal (kegagalan sumsum tulang) atau keterlibatan ekstramedular oleh sel leukemia. Akumulasi sel-sel limfoblas ganas di sumsumtulang menyebabkan berkurangnya sel-sel normal di darah perifer dengan manifestasi utama berupa infeksi, perdarahan, dan anemia. Gejala lain yang dapat ditemukan yaitu:
- Anemia: mudah lelah, letargi, pusing, sesak, nyeri dada
- Anoreksia, kehilangan berat badan, malaise
- Nyeri tulang dan sendi (karena infiltrasi sumsum tulang oleh sel leukemia), biasanya terjadi pada anak
- Demam, banyak berkeringat pada malam hari(hipermetabolisme)
- Infeksi mulut, saluran napas, selulitis, atau sepsis. Penyebab tersering adalah gramnegatif usus
- Stafilokokus, streptokokus, serta jamur
- Perdarahan kulit, gusi, otak, saluran cerna, hematuri
- Hepatomegali, splenomegali, limfadenopat
- Massa di mediastinum (T-ALL
- Leukemia SSP (Leukemia cerebral); nyeri kepala, tekanan intrakranial naik, muntah,kelumpuhan saraf otak (VI dan VII), kelainan neurologik fokal, dan perubahan statusmental.
- PEMERIKSAN PENUNJANG
Pemeriksaan penunjang mengenai leukemia adalah :
- Hitung darah lengkap menunjukkan normositik, anemia normositik.
- Hemoglobin : dapat kurang dari 10 g/100 ml
- Retikulosit : jumlah biasanya rendah
- Jumlah trombosit : mungkin sangat rendah (<50.000/mm)
- SDP : mungkin lebih dari 50.000/cm dengan peningkatan SDP yang imatur (mungkin menyimpang ke kiri). Mungkin ada sel blast leukemia.
- PT/PTT : memanjang
- LDH : mungkin meningkat
- Asam urat serum/urine : mungkin meningkat
- Muramidase serum (lisozim) : penigkatabn pada leukimia monositik akut dan mielomonositik.
- Copper serum : meningkat
- Zinc serum : meningkat/ menurun
- Biopsi sumsum tulang : SDM abnormal biasanya lebih dari 50 % atau lebih dari SDP pada sumsum tulang. Sering 60% - 90% dari blast, dengan prekusor eritroid, sel matur, dan megakariositis menurun.
- Foto dada dan biopsi nodus limfe : dapat mengindikasikan derajat keterlibatan
- KOMPLIKASI
- Perdarahan
Akibat defisiensi trombosit (trombositopenia). Angka trombosit yang rendah ditandai dengan:
- Memar (ekimosis)
- Petekia (bintik perdarahan kemerahan atau keabuan sebesar ujung jarum dipermukaan kulit)
- Infeksi
Akibat kekurangan granulosit matur dan normal. Meningkat sesuai derajat netropenia dan disfungsi imun. - Pembentukan batu ginjal dan kolik ginjal.
Akibat penghancuran sel besar-besaran saat kemoterapi meningkatkan kadar asam urat sehingga perlu asupan cairan yang tinggi. - Anemia
- Masalah gastrointestinal.
Terjadi akibat infiltrasi lekosit abnormal ke organ abdominal, selain akibat kemoterapi.
- mual
- muntah
- anoreksia
- diare
- lesi mukosa mulut
- Perdarahan
- PENATALAKSANAAN MEDIS
- Leukemia Limfoblastik Akut :
Tujuan pengobatan adalah mencapai kesembuhan total dengan menghancurkan sel-sel leukemik sehingga sel noramal bisa tumbuh kembali di dalam sumsum tulang. Penderita yang menjalani kemoterapi perlu dirawat di rumah sakit selama beberapa hari atau beberapa minggu, tergantung kepada respon yang ditunjukkan oleh sumsum tulang.
Sebelum sumsum tulang kembali berfungsi normal, penderita mungkin memerlukan: transfusi sel darah merah untuk mengatasi anemia, transfusi trombosit untuk mengatasi perdarahan, antibiotik untuk mengatasi infeksi. Beberapa kombinasi dari obat kemoterapi sering digunakan dan dosisnya diulang selama beberapa hari atau beberapa minggu. Suatu kombinasi terdiri dari prednison per-oral (ditelan) dan dosis mingguan dari vinkristin dengan antrasiklin atau asparaginase intravena. Untuk mengatasi sel leukemik di otak, biasanya diberikan suntikan metotreksat langsung ke dalam cairan spinal dan terapi penyinaran ke otak. Beberapa minggu atau beberapa bulan setelah pengobatan awal yang intensif untuk menghancurkan sel leukemik, diberikan pengobatan tambahan (kemoterapi konsolidasi) untuk menghancurkan sisa-sisa sel leukemik. Pengobatan bisa berlangsung selama 2-3 tahun. Sel-sel leukemik bisa kembali muncul, seringkali di sumsum tulang, otak atau buah zakar. Pemunculan kembali sel leukemik di sumsum tulang merupakan masalah yang sangat serius. Penderita harus kembali menjalani kemoterapi. Pencangkokan sumsum tulang menjanjikan kesempatan untuk sembuh pada penderita ini. Jika sel leukemik kembali muncul di otak, maka obat kemoterapi disuntikkan ke dalam cairan spinal sebanyak 1-2 kali/minggu. Pemunculan kembali sel leukemik di buah zakar, biasanya diatasi dengan kemoterapi dan terapi penyinaran. - Pengobatan Leukeumia Limfositik Kronik
Leukemia limfositik kronik berkembang dengan lambat, sehingga banyak penderita yang tidak memerlukan pengobatan selama bertahun-tahun sampai jumlah limfosit sangat banyak, kelenjar getah bening membesar atau terjadi penurunan jumlah eritrosit atau trombosit. Anemia diatasi dengan transfusi darah dan suntikan eritropoietin (obat yang merangsang pembentukan sel-sel darah merah). Jika jumlah trombosit sangat menurun, diberikan transfusi trombosit. Infeksi diatasi dengan antibiotik.
Terapi penyinaran digunakan untuk memperkecil ukuran kelenjar getah bening, hati atau limpa. Obat antikanker saja atau ditambah kortikosteroid diberikan jika jumlah limfositnya sangat banyak. Prednison dan kortikosteroid lainnya bisa menyebabkan perbaikan pada penderita leukemia yang sudah menyebar. Tetapi respon ini biasanya berlangsung singkat dan setelah pemakaian jangka panjang, kortikosteroid menyebabkan beberapa efek samping. Leukemia sel B diobati dengan alkylating agent, yang membunuh sel kanker dengan mempengaruhi DNAnya. Leukemia sel berambut diobati dengan interferon alfa dan pentostatin.
Penatalaksanaan lain:
- Pelaksanaan kemoterapi
Sebagian besar pasien leukemia menjalani kemoterapi. Jenis pengobatan kanker ini menggunakan obat-obatan untuk membunuh sel-sel leukemia. Tergantung pada jenis leukemia, pasien bisa mendapatkan satu jenis obat atau kombinasi dari dua obat atau lebih.
Pasien leukemia bisa mendapatkan kemoterapi dengan berbagai cara:
- Melalui mulut
- Dengan suntikan langsung ke pembuluh darah balik (atau intravena)
- Melalui kateter (tabung kecil yang fleksibel) yang ditempatkan di dalam pembuluh darah balik besar, seringkali di dada bagian atas - perawat akan menyuntikkan obat ke dalam kateter, untuk menghindari suntikan yang berulang kali. Cara ini akan mengurangi rasa tidak nyaman dan/atau cedera pada pembuluh darah balik/kulit.
- Dengan suntikan langsung ke cairan cerebrospinal – jika ahli patologi menemukan sel-sel leukemia dalam cairan yang mengisi ruang di otak dan sumsum tulang belakang, dokter bisa memerintahkan kemoterapi intratekal. Dokter akan menyuntikkan obat langsung ke dalam cairan cerebrospinal. Metode ini digunakan karena obat yang diberikan melalui suntikan IV atau diminum seringkali tidak mencapai sel-sel di otak dan sumsum tulang belakang.
- Tahap 1 (terapi induksi)
Tujuan dari tahap pertama pengobatan adalah untuk membunuh sebagian besar sel-sel leukemia di dalam darah dan sumsum tulang. Terapi induksi kemoterapi biasanya memerlukan perawatan di rumah sakit yang panjang karena obat menghancurkan banyak sel darah normal dalam proses membunuh sel leukemia. Pada tahap ini dengan memberikan kemoterapi kombinasi yaitu daunorubisin, vincristin, prednison dan asparaginase. - Tahap 2 (terapi konsolidasi/ intensifikasi)
Setelah mencapai remisi komplit, segera dilakukan terapi intensifikasi yang bertujuan untuk mengeliminasi sel leukemia residual untuk mencegah relaps dan juga timbulnya sel yang resisten terhadap obat. Terapi ini dilakukan setelah 6 bulan kemudian. - Tahap 3 ( profilaksis SSP)
Profilaksis SSP diberikan untuk mencegah kekambuhan pada SSP. Perawatan yang digunakan dalam tahap ini sering diberikan pada dosis yang lebih rendah. Pada tahap ini menggunakan obat kemoterapi yang berbeda, kadang-kadang dikombinasikan dengan terapi radiasi, untuk mencegah leukemia memasuki otak dan sistem saraf pusat - Tahap 4 (pemeliharaan jangka panjang)
Pada tahap ini dimaksudkan untuk mempertahankan masa remisi. Tahap ini biasanya memerlukan waktu 2-3 tahun. Angka harapan hidup yang membaik dengan pengobatan sangat dramatis. Tidak hanya 95% anak dapat mencapai remisi penuh, tetapi 60% menjadi sembuh. Sekitar 80% orang dewasa mencapai remisi lengkap dan sepertiganya mengalami harapan hidup jangka panjang, yang dicapai dengan kemoterapi agresif yang diarahkan pada sumsum tulang dan SSP.
- Terapi Biologi
Orang dengan jenis penyakit leukemia tertentu menjalani terapi biologi untuk meningkatkan daya tahan alami tubuh terhadap kanker. Terapi ini diberikan melalui suntikan di dalam pembuluh darah balik. Bagi pasien dengan leukemia limfositik kronis, jenis terapi biologi yang digunakan adalah antibodi monoklonal yang akan mengikatkan diri pada sel-sel leukemia. Terapi ini memungkinkan sistem kekebalan untuk membunuh sel-sel leukemia di dalam darah dan sumsum tulang. Bagi penderita dengan leukemia myeloid kronis, terapi biologi yang digunakan adalah bahan alami bernama interferon untuk memperlambat pertumbuhan sel-sel leukemia. - Terapi Radiasi
Terapi Radiasi (juga disebut sebagai radioterapi) menggunakan sinar berenergi tinggi untuk membunuh sel-sel leukemia. Bagi sebagian besar pasien, sebuah mesin yang besar akan mengarahkan radiasi pada limpa, otak, atau bagian lain dalam tubuh tempat menumpuknya sel-sel leukemia ini. Beberapa pasien mendapatkan radiasi yang diarahkan ke seluruh tubuh. (radiasi seluruh tubuh biasanya diberikan sebelum transplantasi sumsum tulang.) - Transplantasi Sel Induk (Stem Cell)
Beberapa pasien leukemia menjalani transplantasi sel induk (stem cell). Transplantasi sel induk memungkinkan pasien diobati dengan dosis obat yang tinggi, radiasi, atau keduanya. Dosis tinggi ini akan menghancurkan sel-sel leukemia sekaligus sel-sel darah normal dalam sumsum tulang. Kemudian, pasien akan mendapatkan sel-sel induk (stem cell) yang sehat melalui tabung fleksibel yang dipasang di pembuluh darah balik besar di daerah dada atau leher. Sel-sel darah yang baru akan tumbuh dari sel-sel induk (stem cell) hasil transplantasi ini. Setelah transplantasi sel induk (stem cell), pasien biasanya harus menginap di rumah sakit selama beberapa minggu. Tim kesehatan akan melindungi pasien dari infeksi sampai sel-sel induk (stem cell) hasil transplantasi mulai menghasilkan sel-sel darah putih dalam jumlah yang memadai. - Transfusi darah, biasanya diberikan bila kadar Hb kurang dari 6 g%. Pada trombositopenia yang berat dan perdarahan masif, dapat diberikan transfusi trombosit dan bila terdapat tanda‑tanda DIC dapat diberikan heparin.
- Kortikosteroid (prednison, kortison, deksametason dan sebagainya). Setelah dicapai remisi dosis dikurangi sedikit demi sedikit dan akhirnya dihentikan.
- Sitostatika. Selain sitostatika yang lama (6‑merkaptopurin atau 6‑mp, metotreksat atau MTX) pada waktu ini dipakai pula yang baru dan lebih poten seperti vinkristin (oncovin), rubidomisin (daunorubycine), sitosin, arabinosid, L‑asparaginase, siklofosfamid atau CPA, adriamisin dan sebagainya. Umumnya sitostatika diberikan dalam kombinasi bersama‑sama dengan prednison. Pada pemberian obat‑obatan ini sering terdapat akibat samping berupa alopesia, stomatitis, leukopenia, infeksi sekunder atau kandidiagis. Hendaknya lebih berhziti‑hati bila jumiah leukosit kurang dari 2.000/mm3.
- Infeksi sekunder dihindarkan (bila mungkin penderita diisolasi dalam kamar yang suci hama).
- Imunoterapi, merupakan cara pengobatan yang terbaru. Setelah tercapai remisi dan jumlah sel leukemia cukup rendah (105 ‑ 106), imunoterapi mulai diberikan. Pengobatan yang aspesifik dilakukan dengan pemberian imunisasi BCG atau dengan Corynae bacterium dan dimaksudkan agar terbentuk antibodi yang dapat memperkuat daya tahan tubuh. Pengobatan spesifik dikerjakan dengan penyuntikan sel leukemia yang telah diradiasi. Dengan cara ini diharapkan akan terbentuk antibodi yang spesifik terhadap sel leukemia, sehingga semua sel patologis akan dihancurkan sehingga diharapkan penderita leukemia dapat sembuh sempurna.
Cara pengobatan.
Setiap klinik mempunyai cara tersendiri bergantung pada pengalamannya. Umumnya pengobatan ditujukan terhadap pencegahan kambuh dan mendapatkan masa remisi yang lebih lama. Untuk mencapai keadaan tersebut, pada prinsipnya dipakai pola dasar pengobatan sebagai berikut:
- Induksi
Dimaksudkan untuk mencapai remisi, yaitu dengan pemberian berbagai obat tersebut di atas, baik secara sistemik maupun intratekal sampai sel blast dalam sumsum tulang kurang dari 5%. - Konsolidasi
Yaitu agar sel yang tersisa tidak cepat memperbanyak diri lagi. - Rumat (maintenance)
Untuk mempertahankan masa remisi, sedapat‑dapatnya suatu masa remisi yang lama. Biasanya dilakukan dengan pemberian sitostatika separuh dosis biasa. - Reinduksi
Dimaksudkan untuk mencegah relaps. Reinduksi biasanya dilakukan setiap 3‑6 bulan dengan pemberian obat‑obat seperti pada induksi selama 10‑14 hari. - Mencegah terjadinya leukemia susunan saraf pusat.
Untuk hal ini diberikan MTX intratekal pada waktu induksi untuk mencegah leukemia meningeal dan radiasi kranial sebanyak 2.4002.500 rad. untuk mencegah leukemia meningeal dan leukemia serebral. Radiasi ini tidak diulang pada reinduksi. - Pengobatan imunologik
Diharapkan semua sel leukemia dalam tubuh akan hilang sama sekali dan dengan demikian diharapkan penderita dapat sembuh sempurna. (Sutarni Nani, 2003)
- Induksi
- Leukemia Limfoblastik Akut :
ASUHAN KEPERAWATAN LEUKEMIA LIMFOBLASTIK AKUT / ACUTE LIMFOBASTIK LEUKEMIA (ALL)
- PENGKAJIAN
- Pengkajian keperawatan
- Identitas
Acute lymphoblastic leukemia sering terdapat pada anak-anak usia di bawah 15 tahun (85%) , puncaknya berada pada usia 2 – 4 tahun. Rasio lebih sering terjadi pada anak laki-laki daripada anak perempuan. - Riwayat Kesehatan
- Keluhan Utama : Pada anak keluhan yang sering muncul tiba-tiba adalah demam, lesudan malas makan atau nafsu makan berkurang, pucat (anemia) dan kecenderungan terjadi perdarahan.
- Riwayat kesehatan masa lalu : Pada penderita ALL sering ditemukan riwayat keluarga yang erpapar oleh chemical toxins (benzene dan arsen), infeksi virus (epstein barr, HTLV-1), kelainan kromosom dan penggunaan obat-obatann seperti phenylbutazone dan khloramphenicol, terapi radiasi maupun kemoterapi.
- Pola Persepsi - mempertahankan kesehatan : Tidak spesifik dan berhubungan dengan kebiasaan buruk dalam mempertahankan kondisi kesehatan dan kebersihan diri. Kadang ditemukan laporan tentang riwayat terpapar bahan-bahan kimia dari orangtua.
- Pola Nurisi : Anak sering mengalami penurunan nafsu makan, anorexia, muntah, perubahan sensasi rasa, penurunan berat badan dan gangguan menelan, serta pharingitis. Dari pemerksaan fisik ditemukan adanya distensi abdomen, penurunan bowel sounds, pembesaran limfa, pembesaran hepar akibat invasi sel-sel darah putih yang berproliferasi secara abnormal, ikterus, stomatitis, ulserasi oal, dan adanya pmbesaran gusi (bisa menjadi indikasi terhadap acute monolytic leukemia)
- Pola Eliminasi : Anak kadang mengalami diare, penegangan pada perianal, nyeri abdomen, dan ditemukan darah segar dan faeces berwarna ter, darah dalam urin, serta penurunan urin output. Pada inspeksi didapatkan adanya abses perianal, serta adanya hematuria.
- Pola Tidur dan Istrahat : Anak memperlihatkan penurunan aktifitas dan lebih banyak waktu yang dihabiskan untuk tidur /istrahat karena mudah mengalami kelelahan.
- Pola Kognitif dan Persepsi : Anak penderita ALL sering ditemukan mengalami penurunan kesadaran (somnolence) , iritabilits otot dan “seizure activity”, adanya keluhan sakit kepala, disorientasi, karena sel darah putih yang abnormal berinfiltrasi ke susunan saraf pusat.
- Pola Mekanisme Koping dan Stress : Anak berada dalam kondisi yang lemah dengan pertahan tubuh yang sangat jelek. Dalam pengkajian dapt ditemukan adanya depresi, withdrawal, cemas, takut, marah, dan iritabilitas. Juga ditemukan peerubahan suasana hati, dan bingung.
- Pola Seksual : Pada pasien anak-anak pola seksual belum dapat dikaji
- Pola Hubungan Peran : Pasien anak-anak biasanya merasa kehilangan kesempatan bermain dan berkumpul bersama teman-teman serta belajar.
- Pola Keyakinan dan Nilai : Anak pra sekolah mengalami kelemahan umum dan ketidakberdayaan melakukan ibadah.
- Pengkajian tumbuh kembang anak.
- Pemeriksaan Diagnostik
- Count Blood Cells : indikasi normocytic, normochromic anemia
- Hemoglobin : bisa kurang dari 10 gr%
- Retikulosit : menurun/rendah
- Platelet count : sangat rendah (<50.000/mm)
- White Blood cells : > 50.000/cm dengan peningkatan immatur WBC (“kiri ke kanan”)
- Serum/urin uric acid : meningkat
- Serum zinc : menurun
- Bone marrow biopsy : indikasi 60 – 90 % adalah blast sel dengan erythroid
- Prekursor, sel matur dan penurunan megakaryosit
- Rongent dada dan biopsi kelenjar limfa : menunjukkan tingkat kesulitan tertentu
- Identitas
- Pengkajian keperawatan
- DIAGNOSA KEPERAWATAN
Dibawah ini adalah diagnosa keperawatan pada pasien Leukema Limfoblastik Akut
- Resiko infeksi berhubungan dengan menurunnya sistem pertahanan tubuh
- Intoleransi aktivitas berhubungan dengan kelemahan akibat anemia
- Resiko terhadap cedera: perdarahan berhubungan dengan penurunan jumlah trombosit
- Resiko tinggi kekurangan volume cairan berhubungan dengan mual dan muntah
- Perubahan membran mukosa mulut: stomatitis berhubungan dengan efek samping , agen kemoterapi
- Perubahan nutrisi kurang dari kebutuhan tubuh berhubungan dengan anoreksia, malaise, mual dan muntah, efek samping kemoterapi dan atau stomatitis
- Nyeri berhubungan dengan efek fisiologis dari leukemia
- Kerusakan integritas kulit berhubungan dengan pemberian agens kemoterapi, radioterapi, imobilitas.
- INTERVENSI KEPERAWATAN
Dibawah ini adalah intervensi keperawatan pada pasien Leukema Limfoblastik Akut
NO
|
DIAGNOSA KEPERAWATAN
|
TUJUAN (NOC)
|
INTERVENSI (NIC)
|
1
|
Resiko infeksi
Definisi : Peningkatan resiko masuknya organisme patogen
Faktor-faktor resiko :
|
NOC :
Kriteria Hasil :
|
NIC :
Infection Control (Kontrol infeksi)
Infection Protection (proteksi terhadap infeksi)
|
2
|
Intoleransi aktivitas b/d fatigue
Definisi : Ketidakcukupan energu secara fisiologis maupun psikologis untuk meneruskan atau menyelesaikan aktifitas yang diminta atau aktifitas sehari hari.
Batasan karakteristik :
Faktor factor yang berhubungan :
|
NOC :
Kriteria Hasil :
|
NIC :
Energy Management
Activity Therapy
|
3
|
Resiko terhadap cedera/perdarahan yang berhubungan dengan penurunan jumlah trombosit
|
Tujuan : klien tidak menunjukkan bukti-bukti perdarahan
|
v Gunakan semua tindakan untuk mencegah perdarahan khususnya pada daerah ekimosis
v Cegah ulserasi oral dan rectal
v Gunakan jarum yang kecil pada saat melakukan injeksi
v Menggunakan sikat gigi yang lunak dan lembut
v Laporkan setiap tanda-tanda perdarahan (tekanan darah menurun, denyut nadi cepat, dan pucat)
v Hindari obat-obat yang mengandung aspirin
v Ajarkan orang tua dan anak yang lebih besar ntuk mengontrol perdarahan hidung
|
4
|
Defisit Volume Cairan
Definisi : Penurunan cairan intravaskuler, interstisial, dan/atau intrasellular. Ini mengarah ke dehidrasi, kehilangan cairan dengan pengeluaran sodium
Batasan Karakteristik :
Faktor-faktor yang berhubungan:
|
NOC:
Kriteria Hasil :
|
NIC :
Fluid management
|
5
|
Perubahan membran mukosa mulut : stomatitis yang berhubungan dengan efek samping agen kemoterapi
|
Tujuan : pasien tidak mengalami mukositis oral
|
v Inspeksi mulut setiap hari untuk adanya ulkus oral
v Gunakan sikat gigi berbulu lembut, aplikator berujung kapas, atau jari yang dibalut
kasa
v Berikan pencucian mulut yang sering dengan cairan salin normal atau tanpa larutan
bikarbonat
v Gunakan pelembab bibir
v Hindari penggunaan larutan lidokain pada anak kecil
v Berikan diet cair, lembut dan lunak
v Inspeksi mulut setiap hari
v Dorong masukan cairan dengan menggunakan sedotan
v Hindari penggunaa swab gliserin, hidrogen peroksida dan susu magnesi
v Berikan obat-obat anti infeksi sesuai ketentuan
v Berikan analgetik
|
6
|
Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh b/d pembatasan cairan, diit, dan hilangnya protein
Definisi : Intake nutrisi tidak cukup untuk keperluan metabolisme tubuh.
Batasan karakteristik :
Faktor-faktor yang berhubungan :
|
NOC :
Kriteria Hasil :
|
NIC :
Nutrition Management
Nutrition Monitoring
|
7
|
Nyeri
Definisi :
Sensori yang tidak menyenangkan dan pengalaman emosional yang muncul secara aktual atau potensial kerusakan jaringan atau menggambarkan adanya kerusakan (Asosiasi Studi Nyeri Internasional): serangan mendadak atau pelan intensitasnya dari ringan sampai berat yang dapat diantisipasi dengan akhir yang dapat diprediksi dan dengan durasi kurang dari 6 bulan.
Batasan karakteristik :
Faktor yang berhubungan :
|
NOC :
Kriteria Hasil :
|
NIC :
Pain Management
Analgesic Administration
|
8
|
Kerusakan intergritas kulit b/d edema dan menurunnya tingkat aktivitas
Definisi : Perubahan pada epidermis dan dermis
Batasan karakteristik :
Faktor yang berhubungan :
Eksternal :
Internal :
|
NOC : Tissue Integrity : Skin and Mucous Membranes
Kriteria Hasil :
|
NIC : Pressure Management
|
DAFTAR PUSTAKA
- Aster, Jon.2007.Sistem Hematopoietik dan Limfoid dalam Buku Ajar Patologi Edisi 7. Jakarta:Penerbit Buku Kedokteran EGC
- Atul, Mehta dan A. Victor Hoffbrand. 2006.At a Glance Hematologi.Edisi 2. Jakarta: Erlangga
- Baldy, Catherine M.2006.Komposisi Darah dan Sistem Makrofag-Monosit dalam Patofisiologi Konsep Klinis Proses-proses Penyakit. Jakarta:Penerbit Buku Kedokteran EGC
- Carpenito, Lynda Juall. (2000.). Buku Saku Diagnosa Keperawatan. Edisi 8. (terjemahan). Penerbit buku Kedokteran EGC. Jakarta.
- Landier W, Bhatia S, Eshelman DA, Forte KJ, Sweeney T, Hester AL, et al.Development of risk-based guidelines for pediatric cancer survivors: the Children'sOncology Group Long-Term Follow-Up Guidelines from the Children's OncologyGroup Late Effects Committee and Nursing Discipline. J Clin Oncol. Dec 152004;22(24):4979-90.
- Margolin JF, Steuber CP, Poplack DG. Acute lymphoblastic leukemia. In: Pizzo PAPoplack DG, eds. Principles and Practice of Pediatric Oncology. 15th ed. 2006:538-90.3.
- Marion Johnson, dkk, 2000, Nursing Outcome Classifications (NOC), Mosby Year-Book, St. Louis
- Marjory Gordon, dkk, 2001, Nursing Diagnoses: Definition & Classification 2001-2002, NANDA
- Price, Sylvia Anderson. Pathophysiology : Clinical Concepts Of Disease Processes. Alih Bahasa Peter Anugrah. Ed.Jakarta : EGC; 19945.
- Reeves, Charlene J et al. Medical-Surgical Nursing. Alih Bahasa Joko Setyono. Ed. I. Jakarta : Salemba Medika; 2001.
- Ribera JM, Oriol A. Acute lymphoblastic leukemia in adolescents and young adults. Hematol Oncol Clin North Am. Oct 2009;23(5):1033-42.2.
- Smeltzer Suzanne C. Buku Ajar Keperawatan Medikal Bedah Brunner & Suddarth. Alih bahasa Agung Waluyo, dkk. Editor Monica Ester, dkk. Ed. 8. Jakarta : EGC; 2001.2. Tucke
Sumber : Perawat Kita Satu
Demikianlah artikel singkat dari kami dengan judul Laporan Pendahuluan Askep Leukemia Limfoblastik Akut (LLA) atau Akut Limfoblastik Leukemia (ALL). Semoga apa yang telah kami berikan dan sajikan diatas tersebut dapat bermanfaat bagi teman-teman semuanya.
Oke Sekianlah artikel kami yang membahas mengenai Laporan Pendahuluan Askep Leukemia Limfoblastik Akut (LLA) atau Akut Limfoblastik Leukemia (ALL), semoga artikel ini bermanfaat bagi teman-teman semua, dan jangan lupa share artikel kami ini jika bermanfaat dan tetap mencantumkan link blog kami. Jangan bosan untuk membaca artikel lainnya disini, Sampai jumpa di postingan artikel lainnya.




0 komentar